'Nijedna žena ne mora umrijeti od raka vrata maternice. Imamo metode prevencije, spasite svoj život'
U povodu Dana mimoza kojim se obilježava borba protiv raka vrata maternice razgovarali smo s dr. med. Sanjom Boras, spec. ginekologije i porodništva
“Statistike kažu da 70 posto osoba ima ili je imalo HPV u nekom trenutku svog života i vrlo malo ljudi uopće sazna da ima ovaj virus”, govori nam dr. med. Sanja Boras, specijalist ginekologije i porodništva te osnivačica Poliklinike Boras.
S liječnicom smo razgovarali u povodu obilježavanja Nacionalnog dana borbe protiv raka vrata maternice za koji je u 99% slučajeva odgovorna upravo infekcija humanim papiloma virusom.
Poznato je više od 200 tipova HPV-a, od čega se više od 40 tipova prenosi spolnim putem. Naime, HPV je najčešći spolno prenosivi virus i prenosi se kontaktom kože ili sluznice. Takozvani genitalni HPV može zaraziti genitalno ili analno područje i žene i muškarca.
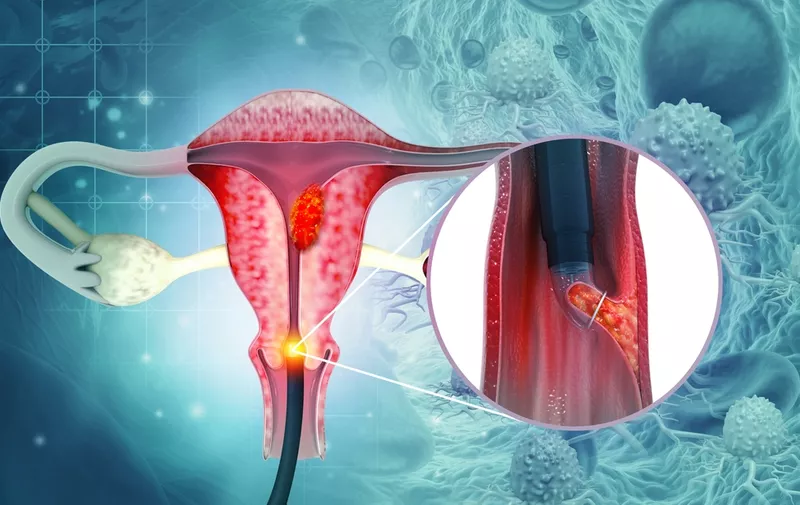
Odgovoran je za nastanak dobroćudnih bradavica, odnosno kondiloma, a može imati i puno ozbiljnije posljedice. “Ovaj virus povezujemo i s nastankom raka anogenitalne regije, to jest raka vrata maternice, rodnice, stidnice, penisa i anusa. No, može biti odgovoran i za nastanak raka tonzila i usne šupljine”, kaže naša sugovornica.
Tipovi HPV-a dijele se prema razini rizika
“Iako postoji više od 200 tipova HPV- a, dosta tipova ne stvara neke probleme. Zapravo nestaju sami od sebe, bez liječenja. Potencirala bih 40 tipova HPV-a koji inficiraju spolni sustav. Podijeljeni su u tri razine rizika i to prema sposobnosti izazivanja zloćudne preobrazbe”, pojašnjava dr. Boras.
HPV virusi označavaju se brojevima, pa su tako visokorizični tipovi 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 i 58, od čega se tipovi 16 i 18 smatraju najopasnijima zato što nose najveći rizik za pojavu karcinoma. “Infekcija ovim tipovima HPV- a, koja može trajati i po nekoliko godina, povećava rizik za pojavu karcinoma zato što uzrokuju promjene u stanicama koje mogu dovesti do pojave karcinoma ako se ne tretiraju na vrijeme”, ističe.
HPV tipovi srednjeg rizika označeni su brojevima 26, 53, 66, 68, 73, 82, a HPV tipovi niskog rizika brojevima 6, 11, 40, 42, 53, 54 i 57. “Tipovi niskog rizika izazivaju pojavu kondiloma, odnosno blažih promjena displazija na vratu maternice i najčešće ne dovode do pojave karcinoma”, dodaje naša sugovornica.
Dijagnostika je dostupna
No, infekcija HPV-om se lako dijagnosticira i liječi ako se otkrije na vrijeme.
“Često liječnici prilikom ginekološkog ili urološkog pregleda primijete kondilome koji mogu biti znak HPV infekcije. Tu je iznimno važan PAPA test koji je glavni indikator prekanceroznoj i kanceroznoj leziji povezanoj s HPV-om. Prema potrebi, nakon PAPA testa se radi tipizacija HPV-a kako bi se odredio tip i vrsta virusa”, ističe ginekologinja.
Naime, kako liječnica pojašnjava, redoviti ginekološki PAPA test na vrijeme uočava početne promjene na vratu maternice, takozvani CIN I i CIN II, nakon čega se provodi adekvatno liječenje.

Put do najboljeg ishoda
PAPA test je, napominje, “jeftina i učinkovita metoda za zdravlje, odnosno probir za abnormalnosti na vratu maternice.”
Zašto je to važno? “Kada se prekancerozna promjena otkrije u najranijem stadiju bolesti te kada se počne s liječenjem na vrijeme, žena neće dobiti karcinom. Naime, od 50 do 80 posto blagih abnormalnosti u PAPA testu uz pozitivan nalaz HPV-a vraća se u normalu i bez liječenja”, pojašnjava.
No, da se stvar ne bi shvatila olako, liječnica ističe da slabljenje imunološkog sustava uslijed stresa, loše prehrane, konzumacije alkohola i pušenja može potaknuti aktivnost virusa te daljnji razvoj bolesti.
Sve više pogađa žene mlađe od 50
Nažalost, unatoč dostupnim preventivnim metodama, statistike u Hrvatskoj i dalje su poražavajuće. Godišnje se otkrije oko 300 novih slučajeva karcinoma vrata maternice, dok od ove bolesti umre oko 120 žena na godinu.
“Moramo primijetiti da je zadnjih godina u našoj zemlji trećina dijagnosticiranih žena bila mlađa od 50 godina, dok je prosječna dob dijagnoze 57 godina. Podaci o smrtnosti za 2020. nam govore da je od 126 umrlih žena čak 37% bilo mlađe od 60 godina”, govori dr. Boras te nastavlja:
“S ovim podacima i procjenama Europske komisije za 2020. godinu nalazimo se na 11. mjestu od 27 zemalja Europske unije po dobro standardiziranim stopama incidencije i mortaliteta od raka vrata maternice. Podsjećam, uzrok nastanka raka vrata maternice kod 99% slučajeva upravo je infekcija HPV-om.”
Djelujte na vrijeme
Liječnica se osvrnula i na stopu incidencije i mortaliteta od raka vrata maternice u Hrvatskoj u odnosu na ostale zemlje EU te otkriva što možemo učiniti kako ne bismo postali dio negativne statistike. Odmah napominje da danas imamo učinkovite metode prevencije i liječenja.
“Na sreću, dostupna nam je mogućnost cijepljenja na čijoj bi svjesnosti o dobrobiti trebalo poraditi, a podsjećam i na sekundarne oblike prevencije kao što su probir PAPA testom i HPV tipizacija te pravovremeno liječenje prekanceroznih lezija. Pravovremenom kombinacijom ovih metoda možemo postići da gotovo ni jedna žena ne umre od raka vrata maternice. Zato ne propustite redovite ginekološke preglede i spasite svoj život”, poručuje.
Kondomi ne pružaju potpunu zaštitu
Primarna prevencija, dodaje, podrazumijeva zdravstveni odgoj, odnosno odgovorno spolno ponašanje te cijepljenje.
“Cijepljenje je idealno izvesti prije bilo kakvog izlaganja infekciji HPV-om, dakle prije stupanja u spolne odnose. Tako je preporučeno cijepiti dječake i djevojčice u dobi od 9 do 26 godine života”, ističe.
Kod odgovornog spolnog ponašanja se pak preporučuje obavezna upotreba kondoma kod svakog odnosa. “Korištenje kondoma smanjuje rizik od zaraze HPV-om, ali je ne isključuje zato što virus može biti prisutan u područjima koja nisu zaštićena kondomom”, upozorava naša sugovornica.
Često nema simptoma
Redoviti ginekološki pregledi i PAPA test su bitni zato što se s njima uočavaju bilo kakve promjene i abnormalnosti u najranijoj fazi te time dobivamo mogućnost adekvatnog liječenja, podsjeća dr. Boras.
Sve ovo iznimno je važno zato što zaražena osoba, odnosno većina osoba inficiranih HPV- om, najčešće nemaju nikakvih simptoma.
“Kao što smo rekli u uvodu, čak 70% osoba već ima ili je u nekom trenutku života imalo HPV. No, vrlo malo ljudi sazna da ima ovaj virus zato što u najvećem broju slučajeva nema očitih simptoma HPV infekcije. Također, ako virus nije aktivan, on se neće detektirati na PAPA testu. Utvrditi se može samo i isključivo tipizacijom na HPV”, napominje liječnica.

Krvarenja se javljaju tek kad se rak proširi
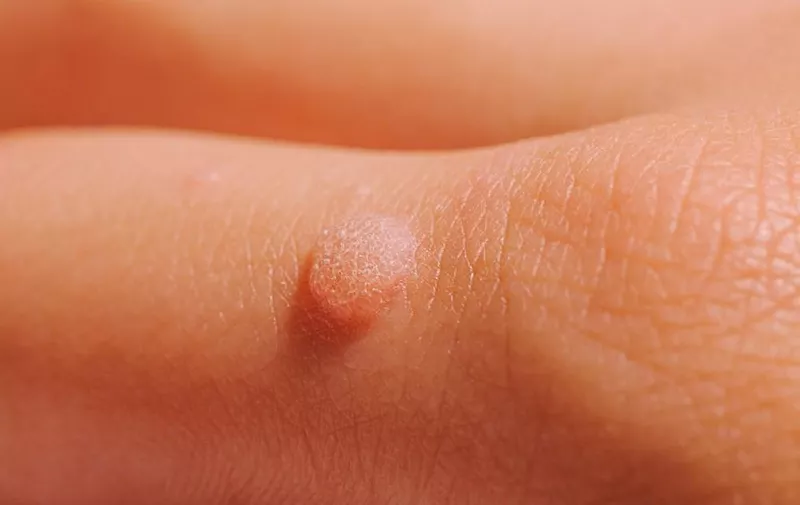
U slučaju zaraze tipovima HPV-a niskog rizika mogu pojaviti genitalne bradavice, odnosno kondilomi.
“Osim na genitalnom području, kondilomi se mogu pojaviti i na koži u blizini prepona, a rjeđe na rukama, laktovima, licu, nogama ili u grlu ili ustima. Bradavice su meke, boja im je slična boji kože, a mogu biti samostalne ili u grozdovima”, govori te ističe da u principu bradavice nisu bolne, ali ponekad mogu svrbjeti ili krvariti.
No, visokorizični tipovi HPV-a mogu uzrokovati ozbiljne promjene na stanicama.
“Ove promjene mogu prerasti u karcinom, ponekad i mnogo godina kasnije od prve pojave. Ovi tipovi HPV-a povezani su s karcinomom vrata maternice, rodnice, vulve i anusa. Često ne uzrokuju simptome dok se karcinom ne proširi, a u tom slučaju se javlja abnormalno krvarenje iz rodnice ili krvarenje koje nije posljedica menstrualnog ciklusa, odnosno iscjedak iz rodnice koji može sadržavati krv ili se javlja bol tijekom spolnog odnosa”, pojašnjava.
Najčešći uzroci infekcije
Mnogo je rizičnih faktora za nastanak HPV infekcije pa tako i za razvoj raka vrata maternice.
“Da pođemo od najmlađih, to je svakako rano stupanje u spolne odnose, pri tome mislim na 16 godina i manje. Navela bih i prisutnost drugih spolno prenosivih bolesti kao što su HSV, HIV i Chlamydia trachomatis. Rizični su i pacijenti oslabljenog imuniteta. Na HPV infekcije utjecaj imaju i pušenje te hormonska kontracepcija”, napominje dr. Boras.
Posebno oprezne trebaju biti trudnice te se u nekim slučajevima preporučuje obaviti HPV tipizaciju prije trudnoće. To posebno vrijedi u slučajevima abnormalnog PAPA testa (CIN I, CIN II, CIN III) ili pojave kondiloma na spolovilu.
HPV u trudnoći
S obzirom na njezinu specijalizaciju iz ginekologije i porodništva, liječnicu smo upitali koliko je HPV opasan u trudnoći.
“Velike bradavice mogu nekada uzrokovati krvarenje tijekom poroda, a u jako rijetkim slučajevima genitalne bradavice narastu toliko da blokiraju porođajni kanal zbog čega otežavaju porod pa će se vjerojatno preporučiti rađanje carskim rezom”, govori i ističe da u većini slučajeva HPV neće loše utjecati na samu trudnoću.
“Prisustvo HPV infekcije u principu ne mijenja način praćenja trudnoće, ali je jako važno da liječnik koji prati trudnoću ima saznanje o prisustvu HPV infekcije i da na nju obrati pozornost”, kaže naša sugovornica.

Rizik prijenosa na novorođenče
U slučaju da trudnica ima dijagnosticiran visoko rizični tip HPV-a, potreban je pojačan nadzor tijekom trudnoće.
Pritom se pazi na praćenje PAPA testom, a prema nalazu i stupnju abnormalnosti PAPA testa određuju daljnji koraci liječenja. Ipak, rizik od prijenosa virusa na dijete smatra se vrlo malim.
“Neke studije govore o 11% novorođenčadi s HPV-om. Većina djece koja u maternici budu izložena HPV-u samostalno će se riješiti istog. Prenesu li se ipak HPV genitalne bradavice na dijete, što je rijetko, moglo bi se dogoditi da se one razviju u grlu ili na glasnicama djeteta. Ovo ozbiljno stanje nazivamo rekurentna respiratorna papilomatoza, a liječenje uključuje operativno uklanjanje izraslina laserom kako bi se spriječile poteškoće pri disanju”, napominje liječnica.
Nekirurški način liječenja
Kod utvrđene infekcije HPV-om postoji nekirurški način liječenja u obliku gela za rodnicu koji poboljšava zdravlje rodnice. Papilocare gel za rodnicu je prvi i jedini proizvod na hrvatskom tržištu namijenjen ponovnoj epitelizaciji transformacijske zone vrata maternice te za sprječavanje i pomoćno liječenje oštećenja uzrokovanih HPV-om.
Papilocare gel za rodnicu obnavlja sloj epitela i ravnotežu mikrobiote rodnice te klinički dokazano sprječava i liječi oštećenja uzrokovana HPV-om nakon 6 mjeseci primjene. Točnije, sprječava rizik od nastanka oštećenja sluznice vrata maternice, obnavlja oštećenja sluznice vrata maternice, obnavlja ravnotežu mikrobiote rodnice te poboljšava zdravlje rodnice. Preporučuje se kod svih pacijentica pozitivnih na HPV kod kojih još ne postoje lezije te kod pacijentica pozitivnih na HPV s ASCUS ili LSIL nalazom.
Za pomoćno liječenje kondiloma uzrokovanih HPV-om na površini genitalija tu je Papilocare genitalni gel za vanjsku primjenu koji ima svojstva vlaženja i obnove epitela na površini genitalija. Koristi se za vlaženje i obnovu sluznice površine genitalija kada je potrebna posebna njega, nakon određenih medicinskih i kirurških zahvata kao što su lasersko uklanjanje kondiloma ili bradavica na površini genitalija izazvanih HPV-om.
Sadržaj nastao u suradnji s Oktal Pharmom.